近日,一位有着两次剖宫产经历的高危孕妇魏女士(化名)在兴安盟人民医院迎来了生命的重大挑战。孕期检查中,她被确诊为凶险性前置胎盘,这一病症犹如一颗不定时炸弹,时刻威胁着母婴安全。
面对极高的手术风险与复杂状况,我院迅速启动多学科会诊机制。麻醉科、血管外科、泌尿科,新生儿科、产科等多学科专家齐聚一堂,共同研讨制定手术方案。最终,专家团队决定在患者于孕35+5周时,产科与血管外科联合行腹主动脉球囊预置术,以阻断腹主动脉血流,减少出血,为剖宫产手术保驾护航。
手术当日,各科室严阵以待。泌尿外科吴海彬副主任医师首先经尿道留置双侧输尿管支架,随后麻醉科马玉华副主任医师对患者进行全面评估,选择蛛网膜下腔阻滞麻醉+静脉全麻术,血管外科彭程主任医师、毛仁浩主治医师进行腹主动脉球囊预置术,以确保术中出血能够得到有效控制。
随后,产科包芸蕾副主任医师和曹葳副主任医师迅速而精准地完成了剖宫产术。在胎儿顺利娩出后,胎盘完全覆盖宫颈内口,伴大面积植入,术中见子宫下段凶猛出血,彭主任医师迅速扩张球囊,暂时阻断了腹主动脉血流,有效地减少了术中出血量,并极大幅度降低了切除子宫风险。
因术中胎盘植入位置较深,植入病灶侵犯了下段,宫颈内口及宫颈管处,包芸蕾副主任医师进行了宫颈提拉式缝合+宫腔填塞术(宫腔水囊压迫止血术),得到了有效止血,既保住了子宫,又将出血量降到最低。
在多学科团队的无缝协作与共同努力下,手术顺利完成,母女平安。此次成功救治充分彰显了我院在处理高危孕产妇疑难病症方面的高超技术水平与多学科协作的强大力量,为众多类似患者带来希望与信心。未来,兴安盟人民医院将继续砥砺前行,以更精湛的医术和更完善的团队协作守护每一位患者的生命健康。

多胎政策的全面放开,给很多家庭带来了新的希望,同时给瘢痕子宫的宝妈们也带来了新的挑战。如果说生孩子是女性一生中的一次历劫,那么凶险性前置胎盘伴植入可以说是“劫中之劫”。高危产妇前置胎盘如果不能得到有效,快速的处理,可能引发难治性产后大出血,甚至危及孕产妇及胎儿的生命。
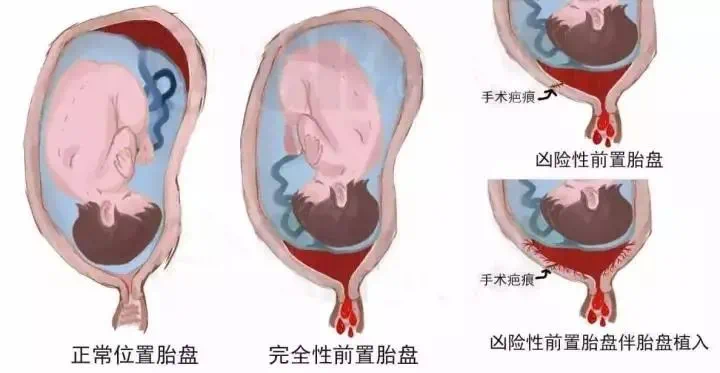
凶险性前置胎盘定义:
是指剖宫产术后再次妊娠时其胎盘覆盖在子宫切口瘢痕处的前置胎盘。受精卵与子宫的关系,好比种子与土壤。凶险性前置胎盘“种子”恰巧种在了瘢痕处,而瘢痕处无法提供胎儿所需的营养物质,种子为了得到充分的血供,营养,根部拼命的往下生长,胎盘内粗大的血管甚至会穿透子宫肌层,侵犯临近器官膀胱,剖宫产术中大出血,危及产妇生命,故称之凶险性前置胎盘,出血量一般3000-5000ml,最多可达10000ml。
凶险性前置合并胎盘植入的危害
母体:难治性产后大出血,全子宫切除,重型胎盘植入的孕产妇死亡率约7%
对于胎儿:早产,窒息,严重胎死宫内。
凶险性前置胎盘的高危因素
包括多次流产、剖宫产史、高龄、多孕产次、孕妇的不良生活习惯、双胎妊娠、辅助生殖技术等。
凶险性前置胎盘的处理方法
早期处理:目前常见的凶险性前置胎盘绝大部分是继发剖宫产术后的,所以孕早期B超非常关键,在早期B超中可以了解胚胎在子宫种植的位置,如果种植在原子宫手术瘢痕上,需尽早终止妊娠,避免怀孕晚期的大出血,子宫切除等。
晚期处理:目前凶险性前置胎盘终止妊娠方式均为剖宫产,而且需要产科、麻醉科、泌尿科、介入科、输血科、重症监护室及儿科等多学科组成的救治团队,此患者救治体现三甲综合医院多学科团队协作抢救的优势,这将能创造出一个又一个生命的奇迹!
如何避免凶险性前置胎盘
做好避孕措施,减少非意愿的妊娠,避免不必要的宫腔操作史尤为重要。
在此提醒各位孕妈妈:若您有过剖宫产史,再次妊娠后一定要警惕孕囊是否附着在切口附近,按时,规范进行产前检查,积极保持与医生沟通,适时终止妊娠,确保母婴的健康。



